- 産婦人科領域
- 産科領域
- ・骨盤計測
- ・妊娠の診断
- ・子宮内胎児死亡
- ・前置胎盤
- ・羊水胎児造影
- 原著論文
- 1897 骨盤撮影と骨盤計測
- 1922 Spalding徴候
- 1930 羊水造影
- 関連文献
- 1930 産科学におけるX線検査の現状
- 婦人科領域
- ・気腹撮影法
- ・子宮卵管造影
- 原著論文
- 1918 気腹による骨盤内臓器の撮影
- 1920 Rubin試験
- 1925 リピオドールによる子宮卵管造影
- 関連文献
- 1942 油性造影剤による子宮卵管造影の歴史
- 超音波検査
産婦人科領域
産科領域
1896年1月にX線発見が報じられると,早くも3月に産婦人科領域への応用が検討されている.アメリカの産科医Davisは,まず胎児の頭蓋標本がX線で見えることを確認した上で,1時間15分かけて妊婦を撮影し,胎児の淡い陰影を映し出すことに成功しており,おそらくこれが産婦人科領域での初報である[1].しかし,当時のX線装置では厚い腹部の撮影は困難であった.
骨盤計測
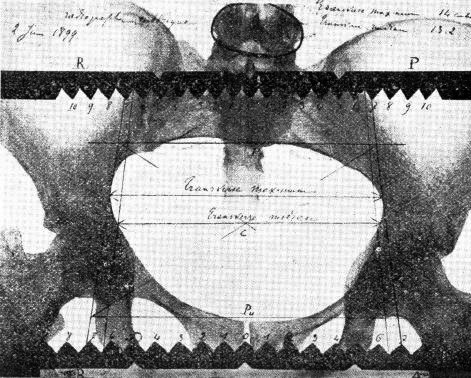
図1. Fochierの骨盤計測法[3].
初期から積極的に研究されたのが骨盤計測である.速くも1897年,フランスの産科医Varnierが,初めてX線を骨盤計測に応用し,後上腸骨棘間距離などを測定したが,曝射時間は体厚1cmあたり2分,通常30~40分を要し,特に6ヵ月以上の妊婦は撮影できなかった[→原著論文]. 同年,ドイツのLevy[2],フランスのFochierら[3]もそれぞれ専用の計測器を使用した方法を報告している(図1).
その後もさまざまな計測法が登場したが,日本で多く使用されているMartius法は1927年[4],Guthmann法は1928年に考案されたものである[5].欧米では,1944年に発表されたCholcher & Sussman法が標準的な方法として長らく利用されてきたが[6],現在では骨盤計測の臨床的意義は乏しいと考えられ,撮影される機会は少なくなった.
妊娠の診断
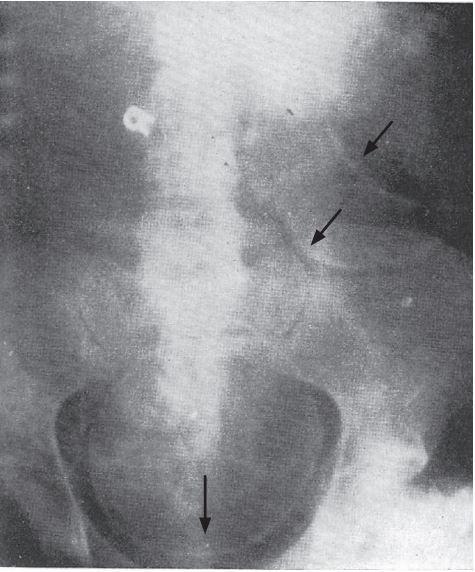
図2. 品胎.3つの児頭が見える[→関連文献].
胎児そのものを撮影する試みも早期から行なわれた.1898年,フランスの学会で子宮外妊娠の一例が報告されているが詳細不明である[7].触診,内診以外に診断法がなかったこの時代,異常妊娠の診断のみならず,妊娠の診断そのものについてもX線検査に期待されるところが大きかった(図2).また当時,妊娠子宮を子宮筋腫と誤診して開腹される例が少なくなかったようで,X線診断はこの鑑別にも有用であった[→関連文献].
当時の貧弱なX線装置では,特に体厚がある妊婦の腹部の撮影は長時間を要した.1912年,Mangesははじめてこの点について言及し,妊娠早期は胎児への障害の可能性があるので推奨されないが,妊娠3ヵ月以降は安全であるとした[8].しかし1930年,Matthewsは,適切な撮影法を行えば,妊娠時期にかかわらずX線は安全であると述べている[→関連文献].
子宮内胎児死亡
1922年にSpalding[→原著論文], Horner[9]がそれぞれ独立に,子宮内胎児死亡で胎児頭蓋骨の重なりが認められることを報告した.これはSpalding徴候として広く知られるようになり,超音波検査が普及するまで最も確実な胎児死亡の所見とされていた.このほか,脊柱の異常屈曲[10,11],血管内ガス像[12]などが胎児死亡のX線徴候として挙げられている.
前置胎盤
前置胎盤については,造影した膀胱と児頭の距離の開大[13],子宮壁の肥厚[14],児頭高位[15]など間接的な所見による診断法がいろいろ提案されたが確実なものではありえなかった.1948年,Hartnettは大腿動脈経由で胎盤の血管を造影して前置胎盤を診断したが[16],侵襲の大きさからその後臨床に供されることはなかった.
羊水胎児造影
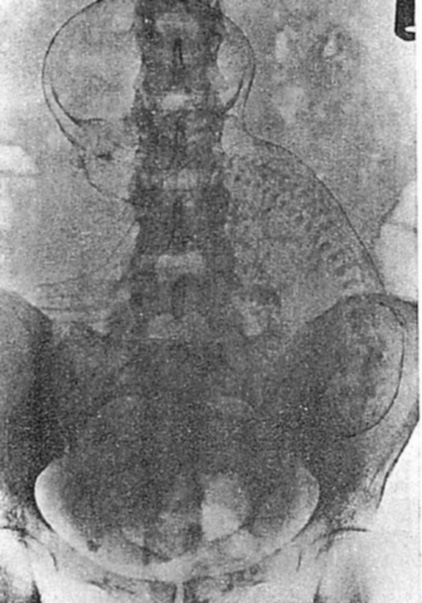
図3. 羊水胎児造影.油性造影剤が胎表に付着して輪郭が明瞭に描出される[17].
胎嚢内に造影剤を注入する羊水造影は,侵襲的な方法であるが当時としては最も直接的に胎児を描出できる方法であった.1930年,Menees[→原著論文]は初めてヨウ化ストロンチウムを造影剤としてこれに成功し,胎児の状態を診断し,前置胎盤の診断も可能であることを示した.論文では無害としているが,その後早産の原因となることがわかり,毒性の低い有機ヨード造影剤に変えられた.1972年に,オランダのWiesehaan[17]が,水溶性造影剤と油性造影剤を併用する方法を開発した(図3).水溶性造影剤で羊水腔を造影すると同時に,油性造影剤がアルカリ性の胎脂を鹸化して胎表に付着することにより,胎児の輪郭を描出する胎児造影(fetography)が可能となり,その後標準的方法となった.この羊水胎児造影は1970年代まで最も確実な胎児画像診断法として用いられたが,超音波検査の発展とともにその役割を終えた.
原著論文
19 au 26 août, 1897, 13e section: Obstétrique et gynécologie. 173-77,1897
【要旨】1896年,X線発見直後から骨盤部におけるX線応用について試行錯誤を重ね,ようやく撮影が可能になった.仰臥位で上前腸骨棘を結ぶ面を中心ととする前後撮影で,撮影時間は体厚1cm当たり2分,通常30~40分であった.X線透視では痩せた女性でもなにも見えず,X線撮影でも太った女性,妊娠後半期の女性では有用な写真が得られなかった.非妊娠女性あるいは妊娠6ヵ月以前の患者15例を撮影し,11例は正常,4例に非対称などの変形を診断できた.
これをさらに進めて,撮影した写真上での計測を行ない,上後腸骨棘間距離,仙骨長,腰仙棘稜-上後腸骨棘間距離, 岬角中部-仙腸結合間距離を計測し,2~3mmの精度で計測可能であった.
【解説】フランスの産科医が,はじめて産科領域にX線応用を試みた報告.当時の非力なX線装置では,骨盤部のような厚い構造,特に妊婦の撮影には非常に困難であり,ようやくX線撮影が可能となったが,それでも痩せた女性でしか撮影できなかったようである.また当時の装置は不安定で,後進研究者へのアドバイスとして,X線管球は非常に不安定で全く撮影できない場合もあるが,諦めず頑張れと述べており,苦労が偲ばれる.
著者の目的は,骨盤変形による分娩困難を予測するための骨盤の評価にX線を利用することで,X線撮影を pelvigraphie,X線計測を pelvimétrie と称している.それまでは骨盤変形の診断は専ら視診,触診に頼っており,体外あるいは内診による計測も行われていたが,これがX線で容易に評価できるようになったことは画期的であった.
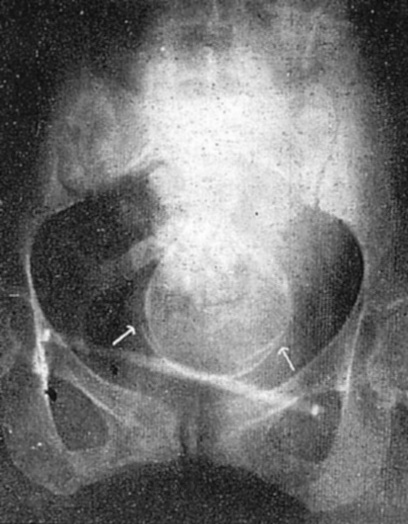
図4. 子宮内胎児死亡.頭蓋の重なり像は特異的な所見である.
【要旨】従前,胎児死亡は臨床症状や触診により診断されていたが,確実なものはなかった.しかし,X線写真における頭蓋骨の重なり像(overlapping)および頭蓋容積の減少は,特異的な所見である.妊婦21例にX線撮影を行ない,3例の胎児死亡例でこの所見が認められた(図4).1例の分娩遷延例では,応力変形による重なり像が認められたが,頭蓋陽性の減少はなく,鑑別は容易であった.残る17例の正常妊娠例では,この所見は認めなかった.
【解説】Spalding徴候として知られる子宮内胎児死亡のX線所見の初報.しばしば「屋根瓦状」と表現される頭蓋内圧低下による胎児頭蓋の重なり像(図3)は,胎児骨格の異常屈曲像とともに胎児死亡の重要かつ信頼性の高いX線所見とされてきた.超音波検査の発達により胎児心拍を容易に観察できるようになり,その意義を失った.
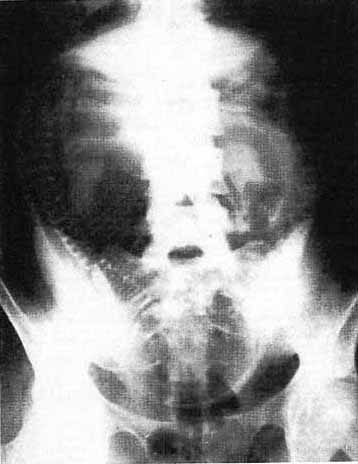
図5. 羊水造影.骨盤内に児頭,右側に脊椎がみえる.左上腹部の索状透亮像は臍帯.
【要旨・解説】羊水造影の初報である.前腹壁を穿刺してヨウ化ストロンチウムを7.5~15cc注入した.21例に行ない,有害作用はなかったとしている.妊娠6ヵ月の1例は,検査の30時間後に分娩し,胎盤部分剥離があり注射針が胎盤を貫通していたと記載しながら,臍帯に拍動があったことから有害作用は否定的,とされている点は理解に苦しむところである. 後前撮影,側面撮影を行い,良い側面像(プロフィール像)が得られれば胎盤の位置を知ることができる(図5).臀部の良い画像が得られれば,陰嚢の有無によって性別も判定できる.
羊水造影は侵襲が大きいものの,超音波検査やMRIがなかった当時,胎児の状態を直接確認することができる貴重な検査法として認識され,臨床に広く供された.特に1972年にWiesehaan[17]が油性造影剤をして胎表を造影する羊水胎児造影を開発して標準的な方法として確立した.
関連文献

図6.臀位の胎児.
1930年の時点で,産科学におけるX線診断の現状を述べた総説である.著者はアメリカの産科医で,内科,外科ではX線が広く活用され,必須の補助診断手段となっているにも関わらず,産科ではほとんど利用されていないことを憂いている.その理由として,技術的困難に加えて,胎児被曝への懸念があることを指摘し,通常の撮影法であれば妊娠時期を問わず安全であるとしている.
産科におけるX線の用途として,母体骨盤の評価,子宮外妊娠の診断,妊娠の診断,胎児死亡,胎児異常,妊娠と腫瘍の鑑別,その他を挙げている(図6).興味深いのは,X線を妊娠診断の手段としている点である.当時最も確実な妊娠反応はマウスに患者尿を注射するZondek-Aschheim試験で,手間と時間がかかることを考えると,X線で胎児骨格を診断する方法は簡便な診断法であったといえる.X線検査の陽性率は,14~15週で15%,16~18週で75%,18週以降は100%としている.
当時既に患者からのクレーム,医療過誤の問題には悩まされていたようで,X線による筋腫合併妊娠の診断,奇形児の出生前診断,未婚者の妊娠診断が,このような問題に役立つことも強調されている.
供覧されている写真は不鮮明なものが多く,どこが所見なのか不明なものも少なくない.印刷の問題もあろうが,妊婦の厚い腹部を撮影するため,当時X線装置の技術的制約と思われる.最後に,産科学におけるX線診断の発展には,放射線科医と産科医の協力が重要であると結んでいる.
婦人科領域
婦人科病変,特に腫瘍の診断は,当然のことながら通常のX線写真では難しく,初期の報告は異物や石灰化筋腫の診断にとどまった[Haenisch].より詳細な情報を求めて行なわれたのが気腹撮影法と子宮卵管造影である.
気腹撮影法
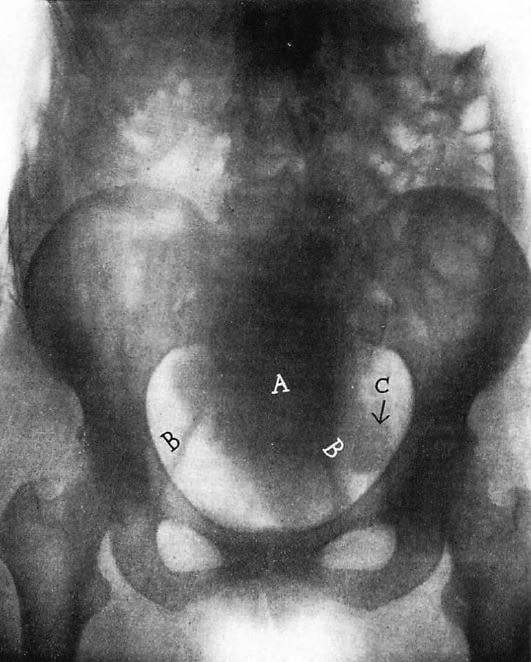
図7.骨盤内臓器の気腹撮影.a:子宮筋腫, b:円靭帯,c:有茎性筋腫 [24]
腹腔内にガスを注入することにより臓器の輪郭を描出する気腹法(pneumoperitoneum)は,1902年にKellingが腹腔鏡の補助手段として動物実験で試みているが[18],これを実験動物ではあるがX線診断に初めて応用したのは1913年Weberで[19], 1914年にはLorey[20], Rautenberg[21]がそれぞれ独立に臨床例を報告している.なお1921年にはCarelli[22]とRosenstein[23]がこれを後腹膜に応用して,腎の描出に成功している.
1918年,骨盤内臓器のX線診断に初めて気腹を応用したのはOtto Goetzeで[→原著論文],翌年にはアメリカのSteinらも子宮筋腫の例を報告している[24](図7).当初は空気や酸素が使用され気体塞栓症の危険が懸念されたが,1921年にAlvarezが吸収されやすい炭酸ガスを導入し[25],比較的安全に行えるようになった.
1920年,Rubinは,子宮腔内に注入した造影剤が卵管から腹腔内に描出することを利用し,子宮腔内に酸素を注入することにより卵管疎通性を知ることができることを示した[→原著論文].これはその後,Rubin試験として広く行なわれるようになった.
子宮卵管造影
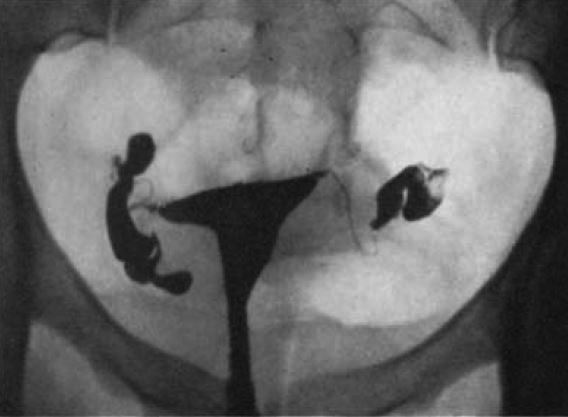
図8. リピオドールによる子宮卵管造影.正常像.[29]
子宮腔内に陽性造影剤を注入する子宮卵管造影(hysterosalpingography)は,1910年,Walter Rindfleischが子宮腔内にビスマス造影剤を注入したことに始まる[26].1914年,Rubinは,コラルゴール (Collargol,銀コロイド)を使用して,子宮筋腫,子宮癌などの所見を報告している.この他にも銀コロイド,臭化ナトリウムなどによる造影が試みられたが,いずれも刺激性が強く,造影効果も不良であった.
1921年,神経内科医のSicardとForestierが,硬膜外腔造影剤として油性ヨード造影剤リピオドールを開発し,Carlos Heuser[→原著論文]はこれを子宮卵管造影に応用した(図8).当初の目的は妊娠の診断にあったが,卵管疎通性,子宮筋腫の診断にも有用で,刺激性がなく描出能も良好なため広く普及した.リピオドール,あるいはリピオドールと気体造影剤の併用による子宮外妊娠や不妊の診断法の報告が続いた[27-29].その一方で,体内に長期間残存するリピオドールの組織への影響への懸念も根強く[30],水溶性ヨード造影剤も使用されるようになったが[→関連文献],リピオドールによる子宮卵管造影は現在もなお行なわれている.
原著論文
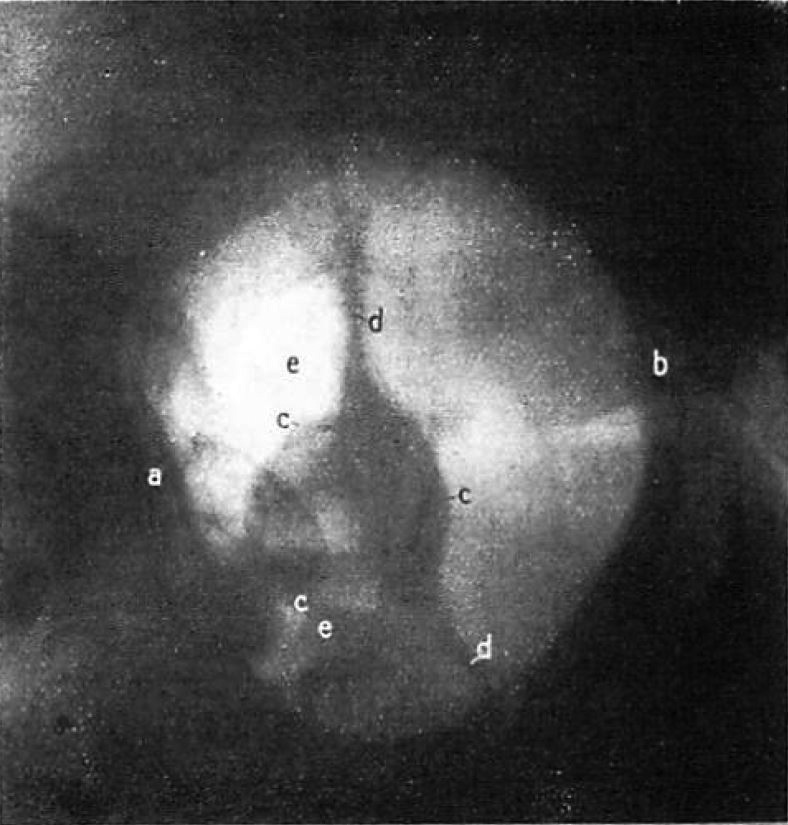
図9. 気腹撮影による正常骨盤像(側臥位,画面右が尾側).b:恥骨結合,c:子宮,d:広間膜
【要旨・解説】人工気腹によるX線診断の有用性を初めて本格的に報告した論文.本文中にも引用されているRautenbergの試みなど,これ以前にも気腹法の報告はあるがいずれも少数の限定的な対象に限られていた.外科医のGoetzeは,腹腔臓器のさまざま疾患について広くこれを応用し,骨盤内臓器にも初めて言及している.
技術的には,穿刺針が腹腔内臓器を損傷しないような穿刺針を工夫している.2~3Lの空気を注入し,空気が上部に貯溜することを利用して,さまざま体位で撮影することが重要である.骨盤腔の撮影では,膝肘位など骨盤を高位とする.妊娠,子宮筋腫,卵巣腫瘍などを診断できたとしている.提示されている画像は決して鮮明なものではないが,子宮や卵巣の輪郭を描出できたことは大きな進歩であった(図9).
なお著者のGoeteは,外科学におけるX線診断の応用を積極的に追求した外科医で,鮮明な画像が得られる線状焦点を発明したことでも知られる.
inflation with oxygen and the production of a artificial pneumoperitoneum
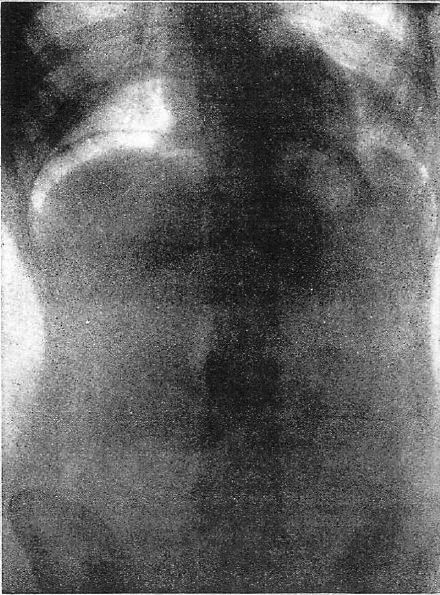
図10. 子宮内に酸素250ccを注入.右横隔膜下に気腹が認められ,卵管疎通性が証明される.
【要旨】女性不妊の原因は6~7人に1人が卵管病変であり,その診断は重要である.これを試験開腹せずに診断できる方法が待望される.子宮腔内に挿入したゾンデから酸素を注入し,人工気腹を起こすことにより卵管疎通性を診断する方法を考案した.
注入する酸素量は,最小150~200cc,平均150~250ccaで,検査時間は5分程度である.症状はほとんどなく,横隔膜周囲に軽度の不快感,両肩に放散する軽度の疼痛を見るのみである.卵管が開存している場合,注入1.5~3分後に最高圧となり,急速に低下する.片側性閉塞でも同様の結果となるが,不妊については一側卵管が開存していれば問題ない.人工気腹が見られれば,卵管疎通性が証明されたことになる(図10).気腹がみられない場合は,1~2回,ガス量を増やして検査を繰り返し,それでも通過しない場合は卵管閉塞による不妊と診断する.70例に施行,47例で疎通性であった.空気塞栓が懸念されたが,そのような例はなかった.感染症がある場合は禁忌である.
【解説】不妊症例において子宮内に挿入したゾンデから酸素を注入し,気腹の有無によって卵管疎通性を診断する方法を提案している.Rubin試験は,現在では気腹をX線で診断することはないが,カテーテルを片側ずつ卵管に挿入して圧測定をおこなったり,通水してエコー下にバブルの通過を観察するなどの形で利用されている.
ここでは酸素による塞栓症の危険はないとしているが,その後やはり危険性が認識され,1921年にAlvarezが吸収されやすい炭酸ガスを導入した[25].
【要旨・解説】現在も行われているリピオドールによる子宮卵管造影の初報である.リピオドールは,甲状腺疾患など治療薬として開発されたが,1921年に神経内科医のSicard,Forestierらが初めて油性造影剤として硬膜外腔造影に応用した後,その副作用の少なさと優れた造影能のため,脊髄造影,関節造影,気管支造影などに広く応用された.
本稿はこれを初めて産婦人科領域に応用したものである.当初の目的は,妊娠の診断であった.現在からすると妊娠子宮に造影剤を注入することには大きな疑問があるが,流産の例はなかったとしている.当時,初期の妊娠を筋腫と誤診して手術する事例が少なくなかったようで,妊娠の確実な診断法が求められていた.卵管閉塞による不妊,卵管炎の診断にも有用としている.
具体的な方法としては,前処置として前日から下剤を投与し,浣腸を行ない,膣内を消毒してする.患者をTrendelenburg体位として,子宮頚部に挿入した金属カニューラから,リピオドール1~2cm3を注入してX線撮影を行い,必要に応じて2~5cm3を追加する.膀胱に40~60cm3の空気を注入すると良い.さらに疑義がある場合は,翌日リピオドール5~10cm3と,150~200cm3の空気で気腹を追加する.
実際の画像は提示されておらず,実際にどの程度の精度で診断できたのか不明である.
関連文献
【要旨・解説】1940年頃までの,子宮卵管造影の歴史を概観した総説.本稿が掲載されているActa Radiologica Vol. 43(1942)は,デンマークのカロリンスカ病院の研究者の執筆による水溶性ヨード造影剤による子宮卵管造影の特集号となっており,その冒頭でそれまでの主に油性造影剤による子宮卵管造影の歴史を述べたものである.
初の報告は,1909年,Nemenowがルゴール液を子宮内に注入したもので,その後,主に硝酸銀,銀コロイド製剤による造影の試みがあったが,いずれも刺激が強く,造影効果も不良で普及しなかった.しかし,1924年にHeuserが油性ヨード造影剤リピオドールの利用を報告して,以後世界中で急速に普及して1万例以上の検査が行われた.
しかし当初より,体内に長く残存するリピオドールの刺激性については当初より懸念が寄せられ,これに対して当時尿路造影用に開発されたUroselectan Bなど水溶性造影剤が試みられた.複数の施設で良好な成績が報告されたが,広く普及するに至らなかった.その理由として,高張なため疼痛を伴うこと,油性造影剤に比較してコントラストが低く放射線医学に不慣れな婦人科医に馴染まなかったことが考えられる.
本稿に続いて,著者らはカロリンスカ病院での方法として,Uroselectan B,Diodrastなどの水溶性造影剤に局所麻酔を混合して使用する方法を紹介しており,リピオドールよりも水溶性造影剤が安全であるという結論に達している.現在も子宮卵管造影には,油性造影剤(リピオドール),水溶性造影剤(イソビスト,オムニパークなど)の両者が使用されており,いまだの優劣については未だに議論されているが[31,32],いずれも一長一短があり,施設,症例によって使い分けられているのが現状である.
超音波検査
1950年頃から,ミネソタ大学の外科医John Wild,コロラド大学の放射線科医Douglas Howryらが超音波の医学応用の研究を開始した.しかし当時は被写体を水槽に入れて水槽外のトランスデューサでスキャンする水浸法が主流で,患者,特に妊婦を水槽に入れることは難しかった.そこでイギリスの産婦人科医Ian Donaldは,多関節アームの先端につけたトランスデューサを患者の腹壁に直接接触させて動かす,水浸不要なコンパウンド式接触スキャナ(compound contact scanner)を開発し,腫瘍や妊娠子宮の診断に成功した.
生殖器,胎児など,X線被曝が問題となる産婦人科は,超音波検査法が最も早期から臨床応用された分野であり,CT,MRIが普及した現在も超音波検査が第一選択の検査としての最も活躍する領域である.
出典
- 1. Davis EP. The application of the Röntgen rays. III. The study of the infant's body and of the pregnant womb by the Röntgen rays. Am J Med Sci 3:263-9,1896
- 2. Levy M, Thumim L. A contribution to the evaluation of roentgen rays in obstetrics.
- Deutsch Med Wochenschr 23:507-9,1897.
- 3. Fochier LA. An apparatus permitting precise measurements in radiographic experiments. Province Med Lyons 14:290-2,1899
- 4. Martius H. Beckenmessung mit Röntgenstrahlen. Zentralbl Gyn 51:504-27,1927
- 5. Guthmann H. Die röntgenologische Messung der Conjugata vera. Zentralbl Gyn 52:1681,1928
- 6. Colcher AE, Sussman W. A practical technique for roentgen pelvimetry with a new positioning. Am J Roentgenol 51:207-14,1944
- 7. Imbert MA. Radiographies d'artères et radiographie de grossesse extra-utérine. Comptes Rendus Soc Biol (Paris) 5:649,1898
- 8. Manges WF. Roentgenographic pelvimetry. Am J Obstet Gyn 65:622-3,1912
- 9. Horner DA. Roentgenography in obstetrics. Surg Gynec Obstet 35:67-71,1922
- 10. Szello F. Die Diagnose des intrauterinen Fruchttodes mit Hilfe der Röntgenphotographie. Arch Gynäk 145:495-511,1931
- 11. Kehrer E. Zur Röntgendiagnose des intrauteinen Fruchttodes. Zbl Gynäk 55:2530-40,1931
- 12. Roberts JB. Gas in the fetal circulatory system as a sign of intrauterine fetal death. Am J Roentgenol 51:631-4,1944
- 13. Ude WH, Weum TW, Urner JA. Roentgenologic diagnosis of placenta previa. Am J Roentgenol 31:230-3,1934
- 14. Snow W, Powell CB. Roentgen visualization of the placenta. Am J Roentgenol 31:37-40,1933
- 15. Ball RP, Golden R. A roentgenologic sign for the detection of placenta previa. Am J Otstet Gynec 42:530-3,1941
- 16. Hartnett LJ. The possible significance of arterial visualization in the diagnosis of placenta previa. Am J Obstet Gyn 55:940-52,1948
- 17. Wiesehaan PF. Fetography. Am J Obstet Gyn 113:819,1972
- 18. Kelling G. Über Oesophagoskopie, Gastrskopie und Kölioskopie. Münch Med Wochenschr 49:21-3,1902
- 19. Weber E. Über die Bedeutung der Einführung von Sauerstoff resp. Luft in die Bauchhöhle für die experimentelle und diagnostische Röntgenologie. Fortschr Röntgenstr 20:453-5,1913
- 20. Lorey A. Über eine Methode, die Organe der Bauchhöhle im Röntgenbilde darzustellen. Münch Med Wochenschr 61:274,1914
- 21. Rautenberg E. Röntgenphotographie der Leber, der Milz und des Zwerchfels. Dtch Med Wochenwchr 40:1205-8,1914
- 22. Carelli HH. Sur le pneumopéritoine et une méthode personelle pour voir le rein sous pneumopéritoinne. Bull Mem Soc Méd Hôp Paris. 45:1409-12,1912
- 23. Rosenstein P. Die Pneumoradiographie des Nierenlagers, ein neues Verfahren zur radiographischen Darstellung der Nieren und ihre Nachbarorgane (Nebenniere, Milz, Leber). Zeitschr Urol 15:447-58,1921
- 24. Roentgen examination of the abdominal organs following oxygen inflation of the peritoneal cavity. Stein A, Stewart WH. Ann Surg 70:95-100,1919
- 25. Alvarez WC. The use of CO2 in pneumoperitoneum. Am J Roentgenol 8:71-2,1921
- 26. Rindfleisch W. Darstellung des cavum uteri. Berl Klin Wochenschr 17:780-1,1910
- 27. Chamba. Radiographie d'une grossesse ertrautérine. Bull Soc Radiol Med Franc 14:158, 1926.
- 28. Forsdike S. The investigation of the uterus and Fallopian tubes by air and opaque bodies in sterility. J. Obstet. Gyn Brit Emp 32:505-11,1925. Proc Roy Soc Med 81:77-81, 1925.
- 29. Mathieu A. The value of hysterosalpingography in gynecologic diagnosis. Radiology 28:427-37,1937
- 30. Neustaedter T, Ehrlich DE, duBois JC, Blalock GR. A new contrast medium for use in uterosalpingography. Preliminary report. Radiology 21:568-72,1933
- 31. van Rijswijk J, van Welie N, Deryer K. Tubal flushing with oil- or water-based contrast medium: can we identify markers that indicate treatment benefit? Human Reproduction Open. 3:1-13,2019
- 32. Roest I, van Welie N, Jijatovic V. Complications after hysterosalpingography with oil- or water-based contrast: results of a nationwide survey. Human Reproduction Open 1:1-5,2020
